El dolor lumbar de origen discal
El dolor discogénico lumbar es una de las causas principales y más limitantes de dolor crónico de espalda en la sociedad moderna. A diferencia de una hernia de disco clásica —donde el material discal comprime directamente una raíz nerviosa y causa ciática—, este dolor se origina por una alteración estructural e inflamatoria dentro del propio disco intervertebral.
Con el desgaste, el anillo fibroso (la cubierta externa del disco) puede fisurarse. Esto desencadena una fuerte reacción inflamatoria local y estimula el crecimiento anormal de pequeñas terminaciones nerviosas nociceptivas (neoinervación) hacia el interior del disco. Es decir, el disco se llena de nuevos receptores capaces de informar del daño o la inflamación y generar dolor.
¿Cómo sabemos si el dolor lumbar viene del disco?
El diagnóstico del dolor discogénico lumbar es eminentemente clínico y se basa en el comportamiento de los síntomas. El dolor suele ser de carácter sordo, profundo y constante localizado en la zona central de la columna lumbar. A veces el dolor puede irradiarse hacia los glúteos y muslos, aunque este dolor referido es difuso y no presenta signos neurológicos, como pérdida de fuerza o reflejos. Es por tanto diferente del dolor radicular, que es más quemante, eléctrico y puede acompañar pérdida de sensibilidad y de fuerza.
A nivel de imagen, la Resonancia Magnética (RM) es la herramienta no invasiva más valiosa. Los hallazgos típicos incluyen discos oscuros y deshidratados, Zonas de Alta Intensidad que evidencian fisuras anulares activas, y los denominados Cambios Modic en los platillos vertebrales, que reflejan inflamación y edema en el hueso.
Aunque la discografía provocativa (inyección de contraste en el disco para «hincharlo» y reproducir el dolor) ha sido históricamente una prueba con valor diagnóstico reconocido, su uso clínico habitual está en declive por ser invasivo y conllevar riesgo de acelerar la degeneración.
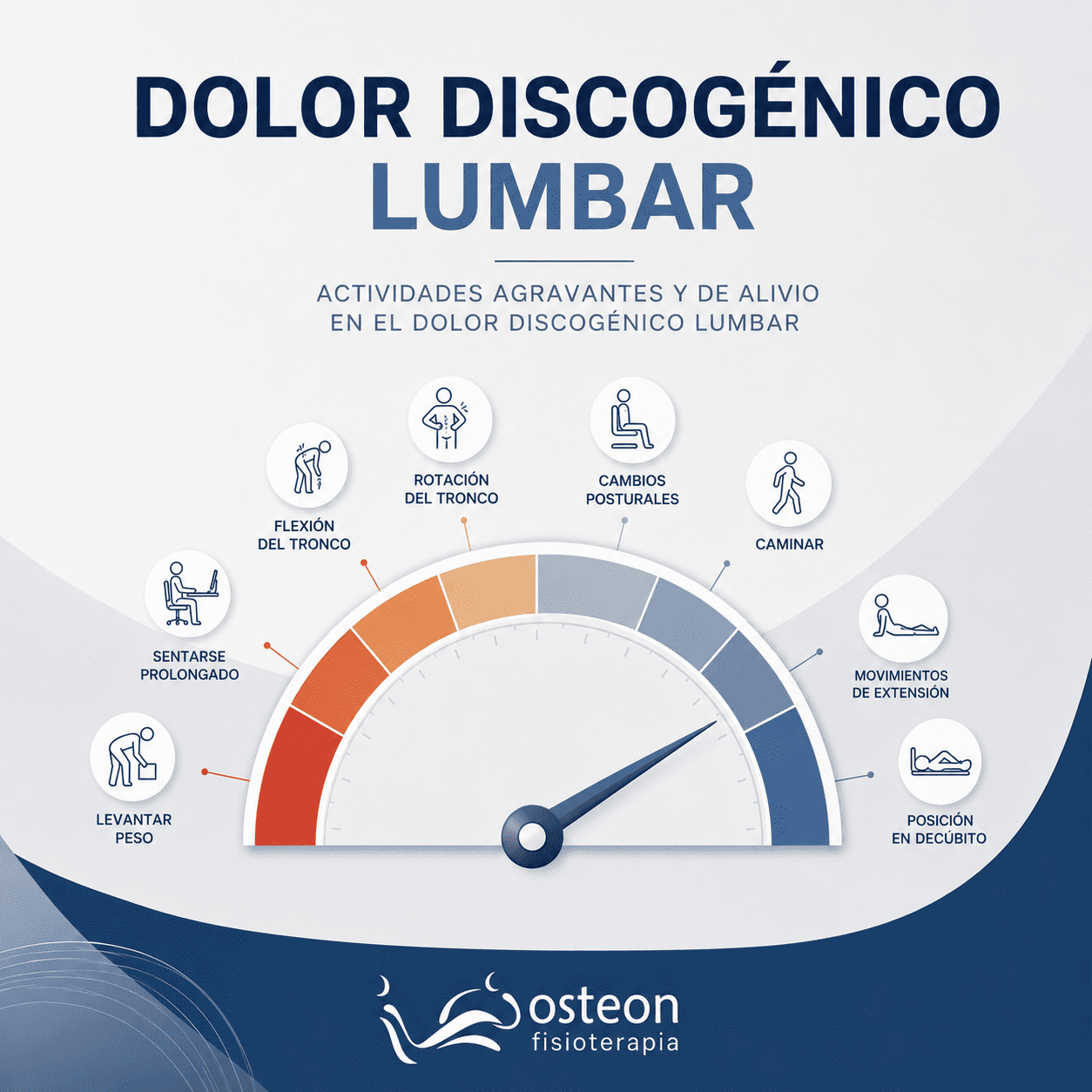
¿Qué agrava y qué alivia el dolor discogénico lumbar?
El comportamiento mecánico del disco frente a las presiones es el rasgo definitorio de esta patología:
- Lo que lo agrava: Cualquier actividad que aumente la compresión intradiscal, especialmente en la parte posterior del anillo dañado. Los 5 principales factores agravantes son estar sentado de forma prolongada (más de 60 minutos), inclinar el tronco hacia adelante (flexión), levantar cargas pesadas, toser o estornudar, y el paso de estar sentado a ponerse de pie. Además, los pacientes suelen notar una gran rigidez y peor dolor por las mañanas al levantarse, debido a la rehidratación y aumento de presión del disco durante la noche.
- Lo que lo alivia: La bipedestación (estar de pie), caminar o el decúbito (acostarse, en especial boca abajo) revierten el estrés mecánico. Adoptar posturas de extensión lumbar ayuda a empujar el material nuclear hacia adelante, lo que reduce la tensión en las fibras posteriores dañadas del disco.

Tratamiento: cómo lo abordamos desde la fisioterapia
Las guías de práctica clínica actuales desaconsejan el reposo prolongado. También quedan descartadas algunas técnicas clásicas como las tracciones o la electroterapia. Las guías recomiendan un abordaje integral centrado en el paciente, basado en tres pilares:
1. Educación en Neurociencia del Dolor (PNE): Es vital para el éxito del tratamiento. Muchos pacientes desarrollan «kinesiofobia» (miedo al movimiento) creyendo que el dolor implica que su espalda se está rompiendo más. La educación explica que, tras mucho tiempo con dolor, el sistema nervioso sufre una sensibilización central, actuando como una alarma de incendios averiada que salta incluso ante movimientos seguros. Comprender esto, sumado a estrategias de autogestión e higiene postural, reduce la ansiedad y mejora la adherencia del paciente.
2. Terapia Manual: En este contexto, las técnicas manuales (movilizaciones articulares o tratamiento de tejidos blandos) no buscan curar el disco pasivamente, sino actuar como una herramienta «facilitadora». Su objetivo es aliviar temporalmente el espasmo de la musculatura protectora lumbar y glútea, abriendo una valiosa «ventana de oportunidad» sin dolor para que el paciente pueda moverse mejor y ejecutar con eficacia sus ejercicios activos.
3. Ejercicio Terapéutico y Control Motor: Es el principal motor de la recuperación. En OSTEON generalmente avanzamos a lo largo de tres fases:
- Estrategias de carga mecánica: Se aprovecha la preferencia direccional del paciente (habitualmente la extensión) mediante ejercicios de movimientos repetidos realizados varias veces al día.
- Estabilización y Control Motor: Una vez mitigado el dolor agudo, el enfoque cambia a revertir la atrofia de la musculatura profunda (como el transverso del abdomen y los multífidos). Mediante ejercicios progresivos —desde activación sutil hasta trabajo dinámico con cargas funcionales— se reeduca el corsé muscular del paciente, logrando que estos músculos vuelvan a proteger al disco contra las fuerzas mecánicas nocivas y previniendo así futuras recaídas.
- Recuperación Funcional: En la última etapa, el fisioterapeuta planifica progresiones para recuperar las funcionas perdidas, y ampliar las capacidades físicas de la columna lumbar para retomar las exigencias del día a día, siempre desde un enfoque personalizado.